Kraken onion ссылка
Home / Как зайти на darknet сайт omg через браузер Tor (для ПК)TOR – это технология, с помощью которой в Интернете можно скрыть личность пользователя. Изначально этот маршрутизатор был военным проектом, но вскоре стал общедоступным. Эта технология гарантирует полную фраза безопасность во всемирной паутине, а также анонимность. Суть в том, что информмация пропускается через несколько ПК, зашифровывается, происходит смена IP-адреса и канал передачи данных становиться неуязвимой.Ссылка на omg сайт зеркало – omg2web.cm
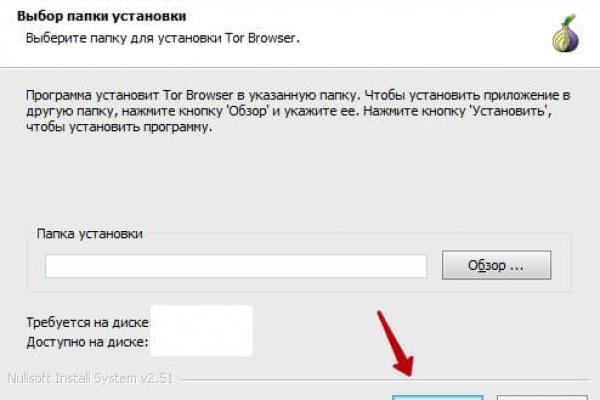
Ссылка на omg через Tor: omgrulqno4hoio.onionЧто нужно сделать:На официальном сайте скачайте Tor Browser.После скачивания установите его и жмите иконку «Finish». Можетез апускать браузер, он готов к использованию.При первичном запуске браузера нажмите « «Connect».Можете пользоваться браузером.Чтобы дополнительно обезопасить себя можно выполнить следующие действия:Скопируйте ссылку bridges.torproject.org. и введите ее в адресную строку.Вы увидите окошко, где будет отображаться код. Копируйте его.В левом верхнем угле нажмите на луковицу и выберите Tor Networks settings.Отметьте птичками и вставьте код, который был скопирован предварительно.Все просто, после этих действий вы можете заходить на сайт omg через Тор omg.center/ на своем компьютере.Вход на сайт omg через браузер Tor (для IOS и Android)Чтобы настроить Tor на Android или IOS и заходить на omg onion нужно выполнить следующие действия.В Play Marketе нужно скачать программы Orbot и Orfox.В Orfox заходите по ссылке bridges.torproject.org и жмете «получить мосты» -далее «Просто дайте мне адреса мостов».Введите капчу (копируйте появившиеся символы).Закройте Orfox. Теперь работаем в Orbot. В настройках находите «Мосты». Выбираем «Использовать мосты». Отмечаем галочкой «Мосты». ( Настройки можно найти в правомверхнем углу, в виде трех точек).В открывшемся окошке вставляете символы из капчи, которые скопировали ранее.Подтвердите свое действием, нажав ссылки «ОК».Если вы все сделали правильно, то на главной странице Orbot луковица будет светиться зеленым цветом. Убедитесь, что включена кнопка «использовать мосты».РегистрацияЗарегистрироваться на гидре очень просто. На главной странице omg жмите на кнопку «Регистрация». Далее нужно ввести данные:Придумайте логин для входа в ЛК, введите его.Имя (отличающееся от логина). Под этим именем вы будете сотрудничать с покупателями и магазинами.Введите пароль, желательно, чтобы в нем были маленькие, большие буквы и цифровые символы. Это защити вас от взлома. Введите пароль повторно.Подтвердите, что вы не робот вводом капчи.Жмите на кнопку «Зарегистрироваться».Важно! Обязательно прочитайте условия использования сайта и поставьте галочку «Принять».Покупка товараСамый важный вопрос, как покупать товары на сайте omg? Изначально многие переживали за свою безопасность при использовании ОМГ. Но с момента существования сайт зарекомендовал себя как анонимный и полностью надежный. Покупки на omg осуществляются с помощью Bitcoin. Кошелек присваивается каждому покупателю после регистрации. Пополняйте кошелек и покупайте все, что вам нравиться.Подробная инструкция:Заходите на сайт, закидываете деньги на свой кошелек (можно использовать встроенные обменники или биткоин).Среди торговых площадок выбираете ту, которая вам больше всего нравиться, выбираете товар и заходите на него.Далее нужно указать к-во товара, а также город и район.Жмете на кнопку «Купить».Система вас перенаправляет на страницу, где нужно подтвердить оплату. Рассмотрим 2 способа оплаты более подробно.Варианты покупки.Биткоины. Указываете выбранный способ оплаты -биткоины, жмете «Подтверждаю заказ». Через несколько секунд с вашего кошелька будут сняты средства. Далее система перенаправят вас на страницу заказа. Там будет указан ваш адрес. Если он будет зашифрован, то вам выдадут одноразовую ссылку. Просто скопируйте ее и откройте в адресной строке.Киви. Покупка за киви возможно после первого заказа. Вводите номер киви-кошелька и жмете «подтверждаю заказ. Вы попадает на страницу заказа. У вас есть полчаса, чтобы оформить заказ.Важно! Если на балансе больше средств, чем стоимость товара, то остаток вернется на счет. Если же средств меньше – происходит автоматическая отмена заказа и деньги возвращаются на баланс.Обратная связьКак только вы купили товар нужно оценить качество работы магазина. На оценку даются сутки. Это нужно для того, чтобы остальные покупатели могли адекватно оценивать работу магазина. Точно также вам будет удобно искать товары у проверенных продавцов. Если вы по какой-либо причине не ставите оценку в течение 24 часов, то магазину автоматически выставляется самая высокая оценка – 10 баллов.Если вы что-то не поняли и вам нужно получить дополнительную информацию по поводу закладки, то можно выйти на связь с продавцом. Все просто:Заходите на страницу заказа.Нажимаете «Задать вопрос». В открывшейся странице задавайте свой вопрос.Жмите отправить.Если с продавцом не получается найти решение, или он вам не отвечает, то вы можете задействовать в спор модератора. Как это сделать:Зайдите на страницу своего заказа, откройте «Диспут».В открывшемся окне напишите проблему, которая возникла.При решении проблемы нажмите на соответствующую иконку.Полезные советыЧтобы защитить себя от некачественных сделок соблюдайте простые правила:Читайте отзывы. Это может помочь вам совершить покупку или отказаться от нее и выбрать другого продавца. Это очень важно. Комментарии дают возможность оценить качество товара, лояльность продавца при возникновении проблемы и других особенностях работы с магазином.Нажимать подтверждение покупки лишь после того, как будет проверено ее качество. Если вы подтвердили покупку, и нужно после этого хотите по какой-то причине вернуть средства, то этого делать никто не будет.Отзывы пишите после покупки. Это отличный критерий для других пользователей.Рекомендуется при регистрации указывать логин и пароль, которые не задействованы на других ресурсах.di Ludovica Lazzaro© Riproduzione Riservata© Riproduzione Riservata
Kraken onion ссылка - Адрес даркнета
Если вы не хотите случайно стать жертвой злоумышленников - заходите на мега по размещенным на этой странице мега ссылкам. Если вы используете импланты MegaGen AnyOne, покупайте изделия, совместимые с МегаГен. Моментальный это такой способ покупки, когда вам показаны только варианты когда покупка мгновенная, то есть без подтверждения продавца. 2 Как зайти с Андроид Со дня на день разработчики должны представить пользователям приложение Mega для Android. Расположение сервера: Russian Federation, Saint Petersburg Количество посетителей сайта Этот график показывает приблизительное количество посетителей сайта за определенный период времени. IP адрес сервера: Имя сервера: apache/2.2.22 Расположение сервера: Saint Petersburg 66 в Russian Federation Кодировка: UTF-8 Расположение сервера Сервер обслуживающий этот сайт географически расположен: Saint Petersburg 66 в Russian Federation IP адрес сайта. Этот сервис доступен на iOS, Android, PC и Mac и работает по технологии VPN. Данное количество может быть как гарантия от магазина. Onion - Valhalla удобная и продуманная площадка на англ. Безусловно, главным фактором является то, что содержание сайта должно быть уникальными и интересным для пользователей, однако, Вы можете узнать что то новое из опыта других. Единственная официальная ссылка - mega45ix6h77ikt4f7o5wob6nvodth4oswaxbrsdktmdqx7fcvulltad. Vtg3zdwwe4klpx4t.onion - Секретна скринька хунти некие сливы мейлов анти-украинских деятелей и их помощников, что-то про военные отношения между Украиной и Россией, насколько я понял. Тогда как через qiwi все абсолютно анонимно. Чаще всего они требуют всего лишь скопировать ссылку в строку на своей главной странице и сделать один клик. Годнотаба - список ссылок с onion зоны. Playboyb2af45y45.onion - ничего общего с журнало м playboy journa. Перемешает ваши биточки, что мать родная не узнает. "ДП" решил. Если вы часто посещаете один или несколько онион площадок, но загружать на компьютер Тор не хотите, то установите специальное расширение. TLS, шифрование паролей пользователей, 100 доступность и другие плюшки. Вы можете получить более подробную информацию на соответствие стандартам Вашего сайта на странице: validator. Onion - Burger рекомендуемый bitcoin-миксер со вкусом луковых колец. Kp6yw42wb5wpsd6n.onion - Minerva зарубежная торговая площадка, обещают некое двойное шифрование ваших данных, присутствует multisig wallets, саппорт для разрешения ситуаций. Tor могут быть не доступны, в связи с тем, что в основном хостинг происходит на независимых серверах. После осуществления регистрации для большей анонимности сайт работает на оплате двумя способами - это киви и криптовалюта. Если для вас главное цена, то выбирайте в списке любой, а если для вас в приоритете место товара и вы не хотите тратить много времени тогда выбирайте вариант моментальной покупки. Настоящая ссылка зеркала только одна. Борды/Чаны. Итак, скачать Tor Browser Bundle проще всего с наших страниц. Переполнена багами! Всегда свежая ОМГ! ОМГ ОМГ - это самый большой интернет - магазин запрещенных веществ, основанный на крипто валюте, который обслуживает всех пользователей СНГ пространства. Без JavaScript. Отдельной строкой стоит упомянуть и сервис Vemeo, который, как и TunnelBear, присутствует на всех основных платформах, однако стоит 3,95 доллара в месяц, так что его трудно рекомендовать для любительского использования. Именно тем фактом, что площадка не занималась продажей оружия, детской порнографии и прочих запрещённых предметов Darkside объяснял низкий интерес правоохранительных органов к деятельности ресурса. Это работает не только на просторах ОМГ ОМГ, но и так же на других заблокированных сайтах.

Org, список всех.onion-ресурсов от Tor Project. Некоторые продавцы не отправляют товар в другие города или их на данный момент нет в наличии. В другом доступна покупка продуктов для употребления внутрь. Перемешает ваши биточки, что мать родная не узнает. Старая. Onion - Valhalla удобная и продуманная площадка на англ. Onion - Скрытые Ответы задавай вопрос, получай ответ от других анонов. Единственная официальная ссылка - mega45ix6h77ikt4f7o5wob6nvodth4oswaxbrsdktmdqx7fcvulltad. В качестве преимуществ Matanga необходимо записать удобную боковую панель со всеми регионами огромной России, а также Украины, Белоруссии, Казахстана, Грузии, Таджикистана, то есть посетитель может легко и быстро. Перевалочная база предлагает продажу и доставку. Желающие прочесть его смогут для этого ввести твой публичный ключ, и сервис выдаст текст. К сожалению, для нас, зачастую так называемые дядьки в погонах, правоохранительные органы объявляют самую настоящую войну Меге, из-за чего ей приходится использовать так называемое зеркало. Цели взлома грубой силой. Он годится как закрытый инструмент, не влияющий на работу остальной системы. Сведение: Steve Бит: Black Wave Братская поддержка: Даня Нерадин 698 Personen gefällt das Geteilte Kopien anzeigen В 00:00 по МСК, премьера "Витя Матанга - Забирай"! Обратные ссылки являются одним из важнейших факторов, влияющих на популярность сайта и его место в результатах поисковых систем. Onion - RetroShare свеженькие сборки ретрошары внутри тора strngbxhwyuu37a3.onion - SecureDrop отправка файлов и записочек журналистам The New Yorker, ну мало ли yz7lpwfhhzcdyc5y.onion - Tor Project Onion спи. Часто ссылки ведут не на маркетплейс, а на мошеннические ресурсы. Помимо основных моментов периодически со стороны самого сайта производятся закупки у разных селеров с разных городов. А ещё его можно купить за биткоины. Имеет оценку репутации из 100.
